Zwischen den Jahren 1346 und 1356 wütete die Pest – sie gilt als verheerendste Pandemie, die je dokumentiert wurde. Pestärzte bewegten sich oft zwischen Städten und Gemeinden, um selbst dem Schlimmsten zu entgehen oder um dort zu helfen, wo es noch nicht zu spät war. Aus der Pest erwuchs in Europa die Praxis der epidemiologischen Überwachung.
Wer im Mittelalter geboren wurde, hatte nicht gerade das beste Los der Geschichte gezogen. In stinkenden Seitengassen, durch Überträger wie Ratten und Fliegen und infolge des allgemein niedrigen Hygienestandards Mitte des 14. Jahrhunderts verbreitete sich die Pest in rasendem Tempo. Aufgrund ihrer Tödlichkeit wurde die Krankheit als „Schwarzer Tod“ bekannt. Angeblich von China ausgehend dezimierte sie weltweit Millionen Menschen. Binnen kurzer Zeit beherrschte sie Zentralasien und erreichte im Jahr 1347 über Handelswege Sizilien, von wo die Krankheit sich praktisch in ganz Europa und im Nahen Osten ausbreitete. Heute geht man davon aus, dass die Pest im 14. Jahrhundert knapp ein Drittel der damaligen Bevölkerung Europas dahinraffte. Panik und Entsetzen beherrschten Europa in den Hochjahren der Pandemie.

Abbild eines Talismans gegen die Pest. Credit:
Aus dem Unwissen über die Krankheit speisten sich Mythos und Aberglaube
„Wie würden die Menschen unserer Tage, wie würden wir selbst reagieren, wenn wir plötzlich mit einer der Pest vergleichbaren Seuche konfrontiert würden, das heißt: wenn von heute auf morgen der Tod wie eine Grippe oder wie Schnupfen übertragen würde?“ Mit dieser rhetorischen Frage versuchte der Kölner Medizinhistoriker Klaus Bergdolt die Auswirkungen der Pest-Pandemie auf das Sozialleben und die Mentalität des Mittelalters in seinem Standardwerk zum Schwarzen Tod zu verdeutlichen. Die medizinischen Ansätze zur Heilung der Pest blieben damals in den meisten Fällen erfolglos.
Aus heutiger Sicht wirken viele der Traktate, hinter denen die Schulmedizin des 14. Jahrhunderts ihre damalige Hilflosigkeit zu verstecken versuchte, geradezu komisch. So gingen viele etwa von einer Übertragung der Krankheit durch sprichwörtlich verpestete Luft aus, manche gar von Ansteckung durch Blickkontakt. Andere empfahlen Diäten rund ums Hühnchen, was sich letztlich als ebenso nutzlos herausstellte.
In Zeiten der Pest lebten Pestärzte oftmals mobil

Das Kostüm bestand aus einem Schutzanzug mit gewachstem Stoffüberzug sowie einer Maske mit Augenöffnungen aus Glas und der charakteristischen schnabelförmigen Nase. Oft trugen die Pestärzte auch einen Stock bei sich, um Patienten ohne direkten Körperkontakt untersuchen zu können. Foto: Nach dem Kupferstich des Pestarztes Dr. Schnabel aus Rom von Paul Fürst um 1656. Pestarzt, Eigentümer: Dv8stees, via Wikimedia Commons, (CC BY-SA 4.0).
Die Verzweiflung zur Zeit des Schwarzen Todes war so enorm, dass sich sogar renommierte Ärzte der Astrologie zuwandten und die Krankheit – anstatt die altbekannten Methoden anzuwenden – auf vermeintlich missliche Planetenkonstellationen und andere theologisch-spirituelle Deutungsmuster zurückführten. So verwies der Berliner Arzt Leonard Thurneisser im Jahr 1576 in seinem „Regiment“, einer Pestschrift, die zu Aufklärungs- und Präventionszwecken gedacht war, auf diverse Konstellationen von Sonne, Mond und Mars, welche die Krankheit angeblich förderten. Zudem empfahl er insgesamt 87 pflanzliche sowie tierische und als „Schutzmittel“ deklarierte Substanzen – darunter Alandwurtz, Bilsenkrautsaft, Eichenlaub, Granatwein und Melissenwasser. Außerdem interpretierte er die Krankheit als eine Strafe Gottes für ein „sündhaftes“ Leben.
Viele Ärzte seiner Zeit erkannten allerdings auch, dass die als Arzneien angepriesenen Mittel auf den tödlichen Verlauf der Krankheit keinen wirklichen Einfluss hatten oder sie in manchen Fällen sogar beschleunigten. Oftmals sahen sie sich zur Flucht gezwungen, um ihr eigenes Leben zu retten oder um dort zu agieren, wo sie es noch für sinnvoll erachteten. In ihrem Artikel „Doctors of the Black Death“ argumentiert die Wissenschaftlerin Jackie Rosenhek, dass Pestärzte es oft zu vermeiden versuchten, längere Zeit an einem Ort zu verharren. Häufig zogen sie von Stadt zu Stadt und lebten, soweit dies möglich war, unter restriktiver Quarantäne. Wo sie gebraucht wurden, kümmerten sich viele von ihnen aber längst nicht nur um die Behandlung und Heilung von Pestopfern.
Tatsächlich waren die Aufgaben der Pestärzte oft eher mathematischer als medizinischer Natur: Sie zählten etwa Todesopfer und verzeichneten Todesfälle in regionalen Logbüchern. Manchmal wurden sie gar gebeten, an Autopsien teilzunehmen und Testamente zu bezeugen. Angeblich ließen manche von ihnen sterbende Patienten und deren Familien für Spezialbehandlungen oder falsche Heilmittel oft einen zusätzlichen Betrag zahlen. Und dennoch waren die Pestärzte hoch angesehen: Vereinzelt sollen sie sogar entführt und gegen Lösegeld festgehalten worden sein.

Foto: Ausschnitt aus “Der Triumph des Todes”, von Jan Brueghel dem Älteren, via Wikimedia Commons, gemeinfrei.
Die Schnabelmaske als Schutz gegen Übertragung
Die Erfahrung der Pest im 14. Jahrhundert hinterließ deutliche Spuren. In den darauffolgenden Jahrhunderten fingen einige Pestärzte an, die charakteristischen schwülstig und furchterregend wirkenden Schnabelmasken zu tragen, die mit Kräutern und Flüssigkeiten wie Wacholder, Rosen und Nelken sowie mit in Essig getränkten Schwämmen gefüllt waren. Sie sollten die Atemluft filtern und damit vor sogenannten „Miasmen“ schützen – angeblich aus der Erde aufsteigende, krankheitserregende Ausdünstungen. Heute geht man davon aus, dass der französische Arzt Charles de L’Orme die Uniform im 16. Jahrhundert im Dienst von Louis XIII erfand. Das Kostüm bestand aus einem Schutzanzug mit gewachstem Stoffüberzug sowie einer Maske mit Augenöffnungen aus Glas und der charakteristischen schnabelförmigen Nase. Oft trugen die Pestärzte auch einen Stock bei sich, um Patienten ohne direkten Körperkontakt untersuchen zu können.
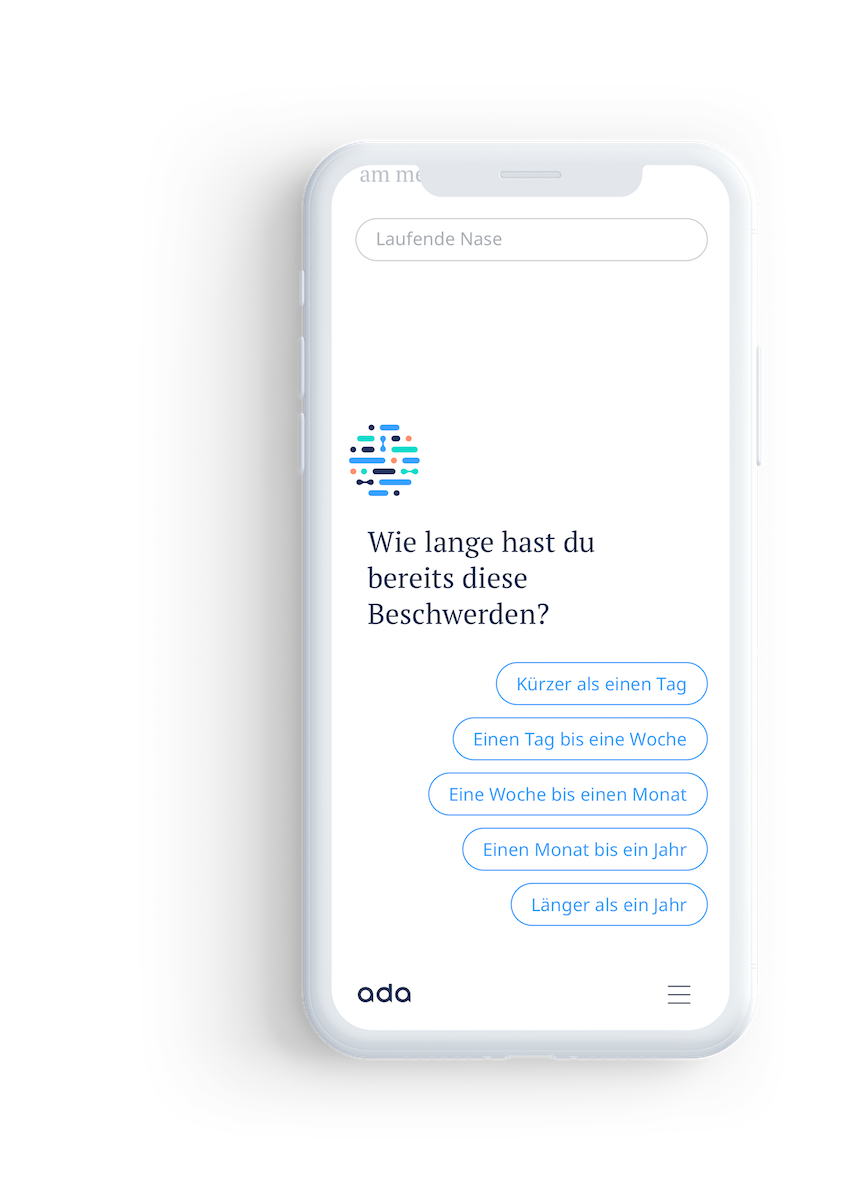
Epidemiologische Überwachung als Resultat der Seuchenerfahrung

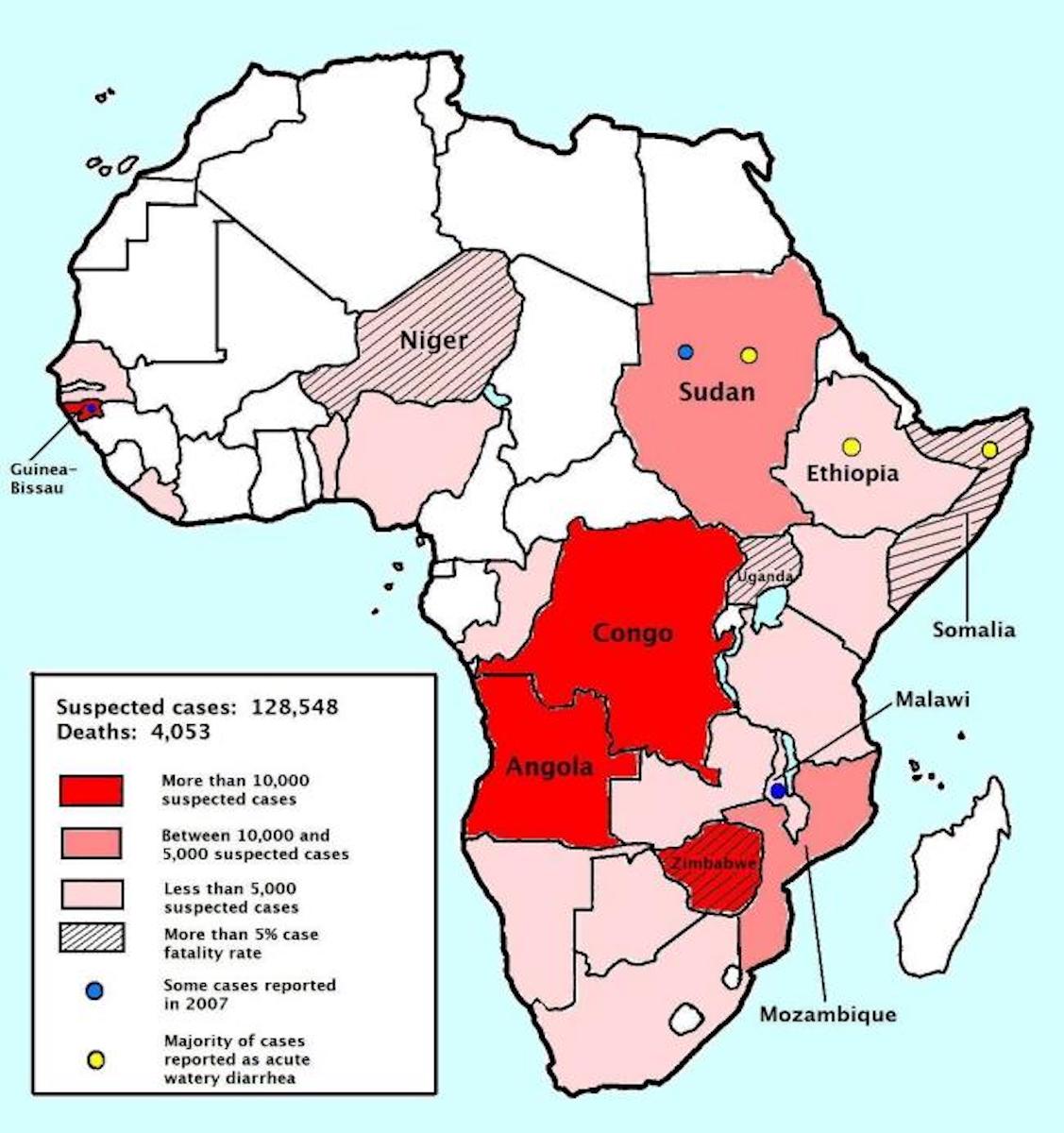
Foto: Ein späteres Beispiel handschriftlicher epidemologischer Aufzeichnungen aus dem cholerageplagten London des 19. Jahrhunderts, nach dem Original von Dr. John Snow (1813-1858), einem britischen Arzt und Mitbegründer der medizinischen Epidemiologie, via Wikimedia Commons, gemeinfrei.
Die moderne Praxis der Dokumentation von Sterblichkeitsraten lässt sich auf die Entstehung des wissenschaftlichen Denkens in der Renaissance zurückführen, konkret aber auch auf die Arbeit der Pestärzte, die während der Pestepidemie damit begannen, über die Zahl der Toten Buch zu führen und diese Aufzeichnungen zu kommunizieren. Die WHO definiert diese sogenannte epidemiologische Überwachung als „kontinuierliche, systematische Sammlung, Analyse und Interpretation gesundheitsbezogener Daten, die für die Planung, Durchführung und Bewertung der Praxis des öffentlichen Gesundheitswesens benötigt werden“. Weniger sperrig formuliert: Sie funktioniert wie eine Art Frühwarnsystem für gesundheitliche Notfälle und half im historischen Kontext, die Wirksamkeit der Medizin zu bewerten.